O útero é um importante órgão do sistema reprodutor feminino e tem funções relacionadas ao ciclo menstrual e à gravidez. A parede uterina é formada por três camadas: a mais interna é o endométrio; o tecido muscular que ocupa a parte medial é o miométrio (que pode ser afetado pela adenomiose); e a camada externa é o perimétrio ou serosa.
O endométrio é o tecido que reveste o útero por dentro e se prepara a cada ciclo menstrual para receber um embrião. Para isso, o hormônio estrogênio ativa o crescimento das células e aumenta a espessura endometrial, enquanto a progesterona deixa o ambiente receptivo. Quando não ocorre fecundação e implantação embrionária, a parte funcional do endométrio é eliminada na menstruação e um novo preparo uterino é iniciado no ciclo seguinte.
Veja, portanto, que o endométrio é um tecido funcional e todo mês é ativado pelos hormônios reprodutivos. Esse é um fator importante para compreender a fisiopatologia da adenomiose, assim como de outras doenças hormônio-dependentes, como a endometriose.
O miométrio, por sua vez, tem outras funções no útero. Ele é responsável pelas contrações uterinas e permite que o órgão aumente de tamanho durante o crescimento do feto na gestação.
Ambos os tecidos da parede uterina são fundamentais para a fertilidade feminina. No entanto, quando células do endométrio invadem o miométrio, a adenomiose se estabelece, e pode deixar a mulher infértil.
Neste artigo, você entenderá melhor o que é adenomiose e verá as opções de tratamento disponíveis. Leia o que preparamos, a seguir!
O que é adenomiose?
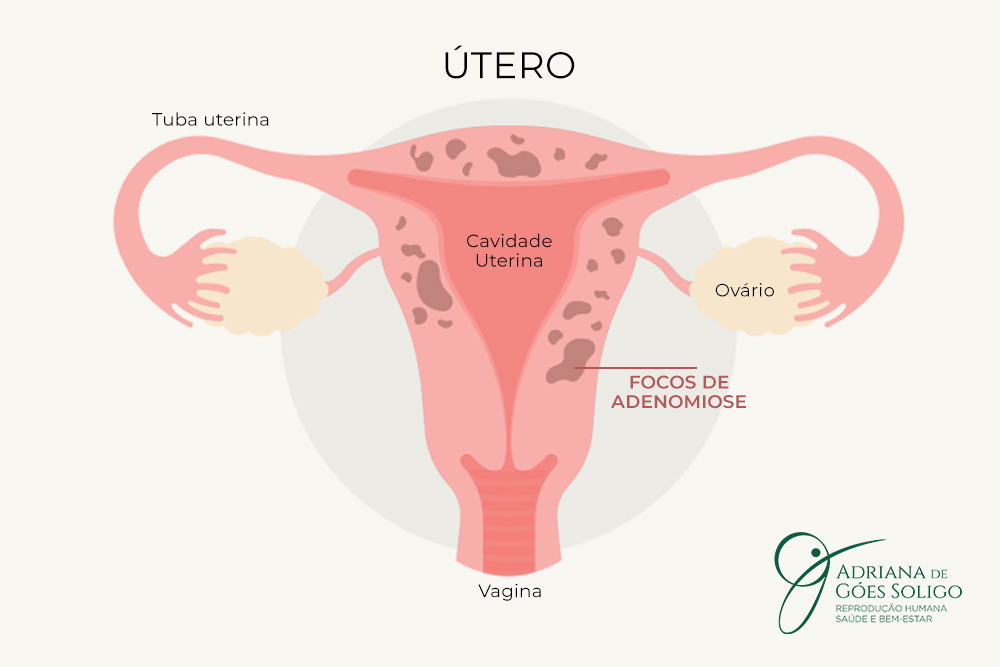
É uma doença inflamatória caracterizada pela presença de glândulas endometriais dentro da camada miometrial. O tecido que normalmente deveria revestir apenas o interior do útero acaba se infiltrando no miométrio, desencadeando inflamação crônica, sintomas ginecológicos e, em algumas mulheres, infertilidade.
A adenomiose pode provocar o aumento do volume uterino, alteração da contração muscular do útero, dor e sangramentos menstruais intensos. Os focos da doença podem surgir de forma difusa, quando atinge boa parte do miométrio, ou focal, quando forma nódulos (adenomiomas).
Vale esclarecer uma dúvida comum: apesar de terem algumas semelhanças, adenomiose e endometriose não são a mesma doença, mas podem coexistir na mesma paciente.
A endometriose é caracterizada pelo crescimento de tecido semelhante ao endométrio fora do útero — nos ovários, tubas uterinas, intestino ou outras partes da cavidade pélvica. Já na adenomiose, como vimos, o tecido endometrial se infiltra dentro da própria parede uterina, invadindo a camada vizinha.
Quais são os sintomas e como é feito o diagnóstico?
A adenomiose pode ser assintomática, mas muitas portadoras relatam sintomas que afetam a qualidade de vida, como:
- cólica menstrual intensa;
- sangramento uterino anormal, com fluxo menstrual abundante ou prolongado;
- dor pélvica;
- dor na relação sexual;
- inchaço abdominal, em razão do aumento do volume uterino;
- dificuldade para engravidar.
O diagnóstico envolve a avaliação dos sintomas e do histórico menstrual e reprodutivo da paciente, além de exame físico ginecológico e técnicas de imagem, sendo as mais utilizadas: ultrassonografia pélvica e ressonância magnética da pelve.
Como é o tratamento da adenomiose?
O tratamento da adenomiose pode ser medicamentoso, cirúrgico ou combinado, e deve ser sempre individualizado. As técnicas de reprodução humana assistida também são importantes para as pacientes que enfrentam dificuldades para engravidar.
O tratamento clínico (farmacológico) é geralmente a primeira opção para mulheres que não desejam engravidar no momento. Os objetivos principais são reduzir a dor e o sangramento. As opções incluem anticoncepcionais hormonais combinados, progestagênios, DIU hormonal (levonorgestrel), analgésicos e anti-inflamatórios.
As abordagens medicamentosas são indicadas para controle, mas não eliminam a adenomiose. Diante de sintomas que não melhoram com o tratamento clínico, intenção de gravidez ou grave acometimento do útero, a cirurgia pode ser indicada.
Em casos graves de adenomiose, principalmente quando a doença é difusa e a mulher já teve filhos, a histerectomia (cirurgia de retirada do útero) é uma alternativa para o tratamento definitivo. Entretanto, por ser mais invasiva, essa intervenção deve ser cuidadosamente avaliada.
As técnicas de reprodução assistida podem auxiliar aquelas que querem engravidar. A adenomiose pode dificultar a gravidez devido à inflamação crônica que altera o ambiente uterino e às modificações na vascularização e na contratilidade do útero, que podem afetar a implantação embrionária e a evolução da gestação.
Mulheres com adenomiose e infertilidade podem se beneficiar da fertilização in vitro (FIV), uma técnica com controle rigoroso do processo conceptivo e altas taxas de êxito. Com esse tratamento, é possível, ainda, realizar a transferência dos embriões para o útero em um ciclo posterior ao da fecundação dos óvulos, após preparação hormonal adequada e melhora da receptividade uterina.
Sendo assim, com o acompanhamento médico especializado e adotando estratégias individualizadas de tratamento, é possível engravidar mesmo após o diagnóstico de adenomiose.
Para completar: leia agora nosso texto institucional sobre adenomiose, onde você encontrará mais informações a respeito de causas, sintomas, diagnóstico e tratamento dessa doença!